Thay đổi lối sống giúp giảm bệnh đồng mắc và tỷ lệ tử vong ở người bệnh vẩy nến
Người dịch: Quang Tiến
Nghiên cứu được công bố trên Tạp chí Journal of the American Academy of Dermatology cho thấy thay đổi lối sống có thể ảnh hưởng đến mọi giai đoạn tiến triển của bệnh lý vẩy nến (psoriatic disease – PD).
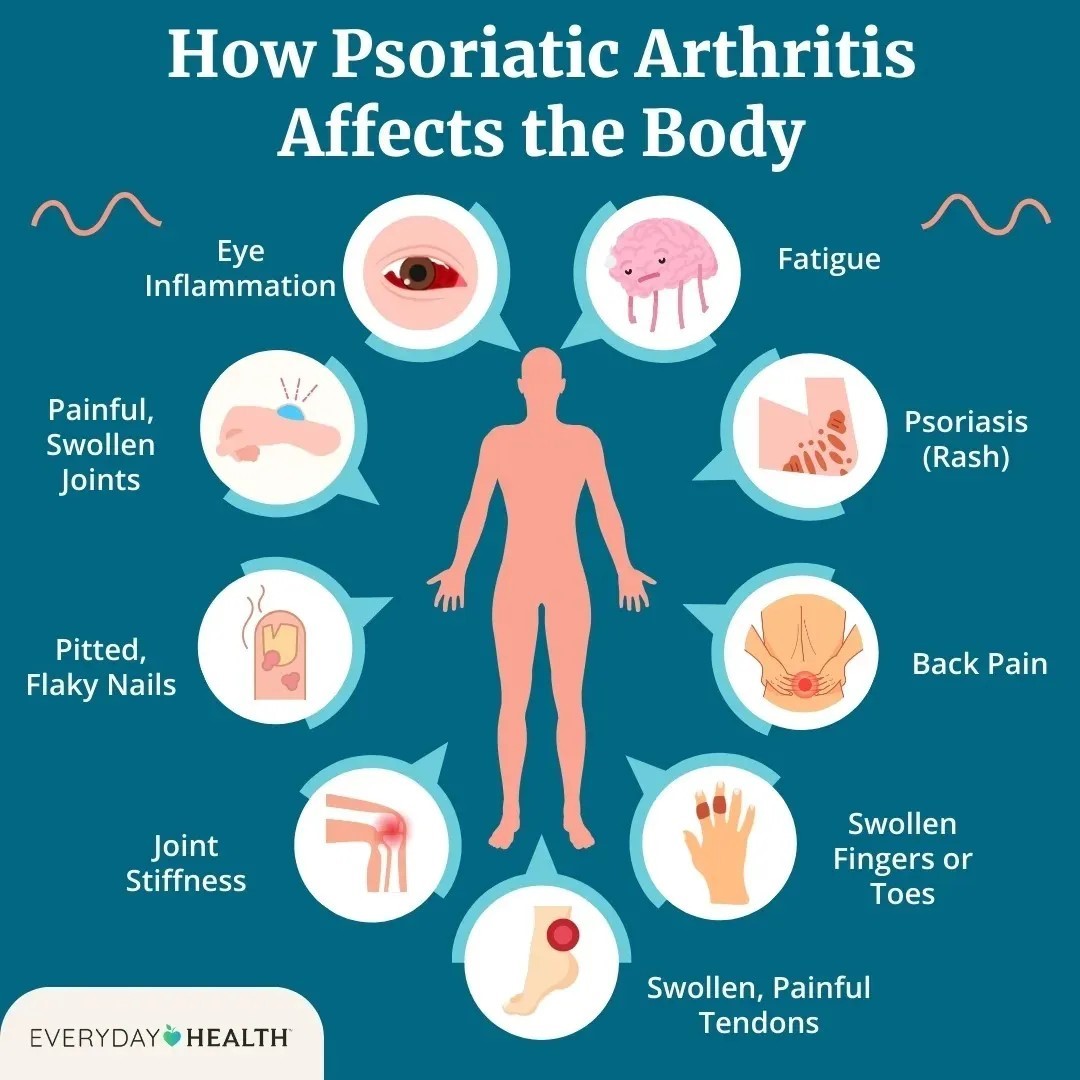
Nhóm nghiên cứu đã sử dụng dữ liệu từ Ngân hàng Sinh học Vương quốc Anh (UK Biobank) nhằm đánh giá tác động của yếu tố di truyền và lối sống đối với quá trình chuyển biến từ trạng thái không mắc bệnh sang mắc PD (bao gồm cả vẩy nến và viêm khớp vẩy nến), các bệnh tim mạch – chuyển hóa (cardiometabolic diseases – CMD), tình trạng đa bệnh lý và tử vong.
Lối sống được đánh giá dựa trên bốn yếu tố chính liên quan đến bệnh vẩy nến, bao gồm chỉ số khối cơ thể (BMI), tình trạng hút thuốc, hoạt động thể chất và chế độ ăn uống. Một thang điểm đánh giá lối sống lành mạnh (dao động từ 0 đến 3) được xây dựng dựa trên các tiêu chí: không bao giờ hút thuốc, hoạt động thể chất đầy đủ và BMI dưới 25 kg/m². Hoạt động thể chất đầy đủ được định nghĩa là ít nhất 150 phút/tuần hoạt động mức độ vừa hoặc 75 phút/tuần hoạt động mức độ mạnh, hoặc 150 phút/tuần hoạt động kết hợp các mức độ.
Đối tượng tham gia nghiên cứu được theo dõi về tình trạng bệnh tật và tử vong cho đến ngày 31/12/2020. Nghiên cứu áp dụng mô hình đa trạng thái để đánh giá ảnh hưởng của yếu tố di truyền và lối sống đến từng giai đoạn tiến triển bệnh.
Trong số 379.874 bệnh nhân tham gia nghiên cứu, có 52,3% là phụ nữ, 95,3% là người da trắng, với độ tuổi trung bình là 56,3. Sau thời gian theo dõi trung bình 12,1 năm (SD: 1,7), kết quả thu được như sau:
- 500 ca khởi phát PD (trạng thái 1);
- 619 ca khởi phát CMD (trạng thái 2);
- 653 ca tử vong không mắc PD hoặc CMD (trạng thái 3);
- 190 ca khởi phát CMD sau khi đã mắc PD (trạng thái 4);
- 370 ca tử vong sau khi mắc PD (trạng thái 5);
- 681 ca mắc PD sau khi mắc CMD (trạng thái 6);
- 076 ca tử vong sau khi mắc CMD (trạng thái 7); và
- 522 ca tử vong ở người mắc đồng thời PD và CMD (trạng thái 8).
Phân tích trạng thái từ lúc chưa mắc bệnh đến khi mắc PD cho thấy những bệnh nhân có điểm nguy cơ di truyền thấp hơn trung vị (HR: 0,62; 95% CI, 0,57 – 0,67), chưa từng hút thuốc (HR: 0,66; 95% CI, 0,61 – 0,71), và BMI dưới 25 kg/m² (HR: 0,77; 95% CI, 0,71 – 0,84) có nguy cơ mắc PD thấp hơn. Ở những bệnh nhân đã mắc PD, việc chưa từng hút thuốc (HR: 0,81; 95% CI, 0,72 – 0,91), hoạt động thể chất đầy đủ (HR: 0,84; 95% CI, 0,74 – 0,97) và BMI dưới 25 kg/m² (HR: 0,59; 95% CI, 0,51 – 0,69) giúp giảm nguy cơ mắc CMD. Không hút thuốc và hoạt động thể chất đầy đủ cũng làm giảm tỷ lệ tử vong do mọi nguyên nhân ở bệnh nhân mắc PD. Ngược lại, BMI thấp lại có liên quan đến tăng nguy cơ tử vong, đặc biệt ở nhóm đối tượng mắc đồng thời PD và CMD (HR: 1,38; 95% CI, 1,10 – 1,75).
Phân tích nhóm đối tượng ở trạng thái 5 cho thấy BMI thấp làm tăng nguy cơ tử vong ở nam giới (HR: 1,76; 95% CI, 1,31 – 2,37) nhưng không xảy ra với nữ giới (HR: 0,81; 95% CI, 0,58 – 1,13).
Mô hình đa trạng thái chứng minh người có lối sống lý tưởng (điểm đánh giá lối sống lành mạnh là 3) có nguy cơ mắc PD thấp hơn đáng kể (HR: 0,43; 95% CI, 0,36 – 0,51) so với người có lối sống kém lành mạnh (điểm đánh giá lối sống lành mạnh là 0). Ở nhóm đối tượng mắc PD, lối sống lý tưởng còn giúp giảm nguy cơ mắc CMD (HR: 0,40; 95% CI, 0,31 – 0,53) và tử vong do mọi nguyên nhân (HR: 0,50; 95% CI, 0,31 – 0,81). Đối với bệnh nhân mắc đồng thời PD và CMD, lối sống lý tưởng cũng giúp giảm nguy cơ tử vong do mọi nguyên nhân (HR: 0,64; 95% CI, 0,39 – 1,05). Điểm đánh giá lối sống lành mạnh tăng giúp giảm nguy cơ mắc bệnh và tử vong ở tất cả các trạng thái (P < 0,05).
Lối sống lý tưởng giúp bệnh nhân PD có thể sống lâu hơn đến 3,7 năm so với người có lối sống kém lành mạnh trong các nhóm tuổi khác nhau. Hiệu quả bảo vệ còn cao hơn ở bệnh nhân mắc đồng thời CMD, với tuổi thọ có thể tăng đến 5,3 năm.
Một số hạn chế của nghiên cứu bao gồm việc sử dụng dữ liệu tự báo cáo về lối sống và không tính đến sự thay đổi lối sống theo thời gian điều trị. Ngoài ra, hơn 95% đối tượng tham gia là người da trắng, hạn chế khả năng khái quát hóa kết quả.
Nghiên cứu kết luận rằng “Các bác sĩ lâm sàng nên ưu tiên khuyến khích ngừng hút thuốc, kiểm soát cân nặng và tăng cường hoạt động thể chất trong quản lý bệnh lý vẩy nến, kết hợp tư vấn lối sống vào chăm sóc thường quy để giảm tỷ lệ mắc PD, các bệnh đồng mắc về tim mạch – chuyển hóa và tử vong”.
Nguồn: dermatologyadvisor.com, 23/6/2025
Modifiable Lifestyle Factors Affect Psoriatic Disease Comorbidities, Mortality
Modifiable lifestyle factors affect all stages of psoriatic disease (PD) progression, according to the results of a study published in the Journal of the American Academy of Dermatology.

Researchers assessed the effect of genetic predisposition and lifestyle factors on progression from a disease-free state to PD (including both psoriasis and psoriatic arthritis), cardiometabolic diseases (CMD), their multimorbidity, and death using data from the UK Biobank.
Lifestyle comprised 4 established factors for psoriasis, including BMI, smoking status, physical activity, and diet. A healthy lifestyle score (range, 0-3) was developed based on never smoking, adequate physical activity, and a BMI less than 25 kg/m2. Adequate physical activity was defined as 150 min/wk or more of moderate activity, 75 min/week ormore of vigorous activity, or 150 min/week of combined levels of activity.
The participants were followed for morbidity and mortality until December 31, 2020, and multistate models were used to assess the effects of genetic and lifestyle factors on each transition.
The analysis included 379,874 participants. Among the participants, 52.3% were women, 95.3% were White, and the mean age was 56.3 years. After a mean (SD) follow-up of 12.1 (1.7) years, the following disease progression outcomes occurred:
- 2500 incident PD events (transition 1);
- 34,619 incident CMD events (transition 2);
- 11,653 deaths without PD or CMD (transition 3);
- 1190 CMD events after PD (transition 4);
- 370 deaths after PD (transition 5);
- 681 PD events after CMD (transition 6);
- 11,076 deaths after CMD (transition 7); and
- 522 deaths with PD and CMD (transition 8).
From disease-free stage to PD, a polygenic risk score less than the median (hazard ratio [HR], 0.62; 95% CI, 0.57-0.67), never-smoking (HR, 0.66; 95% CI, 0.61-0.71), and BMI less than 25 kg/m2 (HR, 0.77; 95% CI, 0.71-0.84) were associated with a decreased risk of PD incidence. In participants with PD, never smoking (HR, 0.81; 95% CI, 0.72-0.91), adequate physical activity (HR, 0.84; 95% CI, 0.74-0.97), and BMI less than 25 kg/m2 (HR, 0.59; 95% CI, 0.51-0.69) were associated with a reduced risk of CMD. Never smoking and adequate physical activity were associated with a decrease in all-cause mortality among participants with PD, and a lower BMI was linked to an increased mortality risk, especially in those with PD and CMD (HR, 1.38; 95% CI, 1.10-1.75).
In subgroup analyses for transition 5, a reduced BMI was associated with an increase in all-cause mortality for men (HR, 1.76; 95% CI, 1.31-2.37) but not for women (HR, 0.81; 95% CI, 0.58-1.13).
An ideal lifestyle (defined as a healthy lifestyle score of 3) was associated with a reduced risk of PD incidence (HR, 0.43; 95% CI, 0.36-0.51) compared with a poor lifestyle (defined as a healthy lifestyle score of 0) in multistate models. For participants with PD, the corresponding HRs were 0.40 (95% CI, 0.31-0.53) for CMD incidence and 0.50 (95% CI, 0.31-0.81) for all-cause mortality. In participants with comorbid PD and CMD, the corresponding HR was 0.64 (95% CI, 0.39-1.05) for all-cause mortality. Each score increase in the healthy lifestyle score was associated with lower risks of disease incidence or all- cause mortality across all transitions (P <. 05).
An ideal lifestyle in patients with PD was associated with increased life expectancy up to 3.7 years compared with poor lifestyles among different age groups. The protective effect was greater for individuals with comorbid CMD, with as many as 5.3 years of life gained.
Study limitations include the use of self-reported lifestyle data and baseline lifestyle factors without accounting for changes during follow-up. Also, more than 95% of participants were White, limiting generalizability.
“Clinicians should prioritize smoking cessation, weight management, and physical activity in PD management, integrating lifestyle counseling into routine care to reduce PD incidence, cardiometabolic comorbidities, and mortality,” the researchers stated.
Source: dermatologyadvisor.com, 23/6/2025

