Liệu pháp ghép tế bào gốc và gene mới trong điều trị bệnh ly thượng bì bọng nước
Người dịch: Hồ Thu Linh
Theo kết quả nghiên cứu được công bố trên tạp chí The Lancet, các mảnh ghép da được biến đổi gen cho thấy khả năng điều trị thành công trong thời gian dài các vết thương lớn, mãn tính ở bệnh nhân mắc bệnh ly thượng bì bọng nước loạn dưỡng thể lặn.
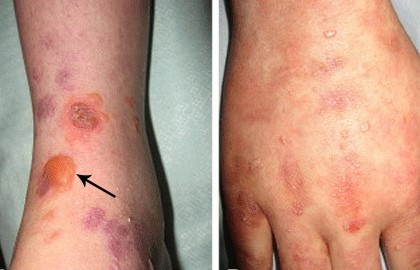
Chia sẻ với Healio, Peter Marinkovich, MD, phó giáo sư da liễu tại Trường Y Đại học Stanford và đồng nghiên viên chính của nghiên cứu cho biết: “Bệnh ly thượng bì bọng nước (EB) là một nhóm bệnh lý, trong đó ly thượng bì bọng nước loạn dưỡng là một trong những thể nặng hơn. Những bệnh nhân này sinh ra đã có những vết bọng nước đau đớn khắp cơ thể và đôi khi cả niêm mạc miệng. Khi các vết bọng nước lành lại, chúng để lại sẹo có thể gây ra biến dạng.”
Prademagene zamikeracel (Zevaskyn, Abeona Therapeutics), một loại mảnh ghép da biến đổi gen, được FDA chấp thuận vào ngày 29 tháng 4. Đây là liệu pháp thứ hai được chỉ định điều trị EB sau Beremagene geperpavec-svdt (Vyjuvek, Krystal Biotech), được chấp thuận vào ngày 19 tháng 5 năm 2023.
Beremagene geperpavec-svdt, một loại gel trị liệu gen, có khả năng thuyên giảm hoặc chữa lành các vết thương nhỏ; tuy nhiên, hiện vẫn chưa có biện pháp điều trị cho những bệnh nhân có vết thương lớn hơn, dai dẳng hơn. Những bệnh nhân này không có biện pháp điều trị gì khác ngoài việc chăm sóc vết thương và chăm sóc hỗ trợ. Giờ đây, với các liệu pháp gen này, chúng ta có thể làm giảm hoặc loại bỏ các vết phồng rộp và thực sự chữa khỏi căn bệnh này.
Được phát triển tại Stanford, prademagene zamikeracel hoạt động bằng cách biến đổi gen các mảnh ghép da từ chính tế bào da của bệnh nhân, bổ sung gen COL7A1 chức năng, vốn bị đột biến ở bệnh nhân mắc bệnh EB (Epidermolysis Bullosa – Ly thượng bì bóng nước).
Theo Jean Y. Tang, MD, PhD, giáo sư da liễu tại Trường Y thuộc Đại học Stanford và là đồng trưởng nhóm nghiên cứu, đây là liệu pháp gen đầu tiên sử dụng các tế bào da đã được sửa chữa của chính bệnh nhân, công nghệ của prademagene zamikeracel có thể là chất xúc tác cho các nghiên cứu tương tự ở các bệnh di truyền khác.
Nghiên cứu giai đoạn 3 VIITAL bao gồm 11 người tham gia mắc bệnh Ly thượng bì bọng nước loạn dưỡng thể lặn (recessive dystrophic EB), với tổng số 86 vết thương. Các nhà nghiên cứu ngẫu nhiên phân chia người tham gia vào nhóm điều trị bằng prademagene zamikeracel (n = 43) hoặc nhóm đối chứng (n = 43).
Đến tuần thứ 24, kết quả cho thấy 81% số vết thương được điều trị bằng prademagene zamikeracel đã lành ít nhất 50% so với ban đầu (baseline) so với 16% số vết thương ở nhóm đối chứng. Tại cùng thời điểm này, 65% số vết thương được điều trị bằng prademagene zamikeracel cũng lành ít nhất 75% so với 7% ở nhóm đối chứng.
Theo thang điểm Wong-Baker Faces, sự cải thiện về cơn đau thời điểm bắt đầu đến tuần thứ 24 ở những bệnh nhân điều trị bằng prademagene zamikeracel gần gấp ba lần so với nhóm đối chứng (–3.07 so với –0.9). Tất cả những bệnh nhân tham gia đều có ít nhất một tác dụng phụ, phần lớn nhẹ hoặc trung bình. Không có biến chứng nghiêm trọng nào liên quan đến việc ghép da.
Mặc dù công nghệ mới này lấp đầy những khoảng trống lớn trong việc chăm sóc bệnh EB, nhưng theo Tang và Marinkovich, vẫn cần nhiều nghiên cứu hơn, đặc biệt là cho bệnh nhân nhi.
“Tất cả chúng tôi đều muốn xem prademagene zamikeracel ảnh hưởng đến vết thương và cuộc sống của bệnh nhân trong thực tế như thế nào”, Tang nói. “Thử nghiệm giai đoạn 3 chỉ có hai bệnh nhân nhi, và chúng tôi hy vọng có thể có nhiều phản ứng lành vết thương hơn ở bệnh nhân nhỏ tuổi. Chúng tôi rất vui mừng vì có những loại thuốc mới giúp ích cho da của bệnh nhân EB, nhưng mục tiêu là tìm ra một liệu pháp gen có thể sửa chữa tất cả các tế bào của họ và giúp chữa lành mắt, cổ họng và vết thương nội tạng của bệnh nhân EB.”
Theo Marinkovich, khả năng tiếp cận điều trị có thể là một rào cản đối với việc chăm sóc.
“Hy vọng là bảo hiểm sẽ chập nhận liệu pháp này để tất cả bệnh nhân ở Hoa Kỳ đều có quyền tiếp cận điều trị,” Marinkovich nói. “Ngoài ra, thủ thuật này không phải là điều có thể thực hiện được ở một bệnh viện cộng đồng địa phương. Sẽ có một số trung tâm ở Hoa Kỳ, có thể là năm hoặc sáu trung tâm, có kinh nghiệm làm việc với bệnh nhân EB. Dự kiến là bệnh nhân sẽ cần được chuyển đến một trong những trung tâm này.”
Theo Tang, Prademagene zamikeracel mang đến cho bệnh nhân khả năng chữa lành bền vững.
“Bệnh nhân EB phải chịu đựng rất nhiều… trẻ em được băng bó từ đầu đến chân vì làn da của chúng mỏng manh như cánh bướm. Tôi nghĩ hầu hết các bác sĩ da liễu sẽ rất vui mừng vì cuối cùng đã có thứ gì đó dành cho các vết thương EB lớn.”
Nguồn: healio.com
Cell-based, gene therapy skin grafts heal large epidermolysis bullosa wounds
Genetically engineered skin grafts exhibited a long-term ability to heal large, chronic wounds in patients with recessive dystrophic epidermolysis bullosa, according to study results published in The Lancet.

“Epidermolysis bullosa (EB) is a family of diseases, with dystrophic EB being one of the more severe variants,” Peter Marinkovich, MD, associate professor of dermatology at Stanford University School of Medicine and coprincipal investigator of the study, told Healio. “These patients are born with painful blisters all over their body and sometimes inside their mouth. When the blisters heal, they heal with scarring that can produce deformities.
Prademagene zamikeracel (Zevaskyn, Abeona Therapeutics), a genetically engineered skin graft, was approved by the FDA April 29. It is the second therapy indicated for EB after beremagene geperpavec-svdt (Vyjuvek, Krystal Biotech), which was approved May 19, 2023, as Healio previously reported.
Beremagene geperpavec-svdt, a gene therapy gel, offered relief and healing for smaller wounds; however, patients with larger, more persistent wounds were still without effective treatment Marinkovich said.
“These patients have had nothing other than wound care and supportive care until recently,” Marinkovich said. “Now, with these gene therapies, we can reverse the blistering and actually correct the disease.”
Developed at Stanford, prademagene zamikeracel works by genetically modifying grafts of the patient’s own skin cells, adding a functional COL7A1 gene, which was previously mutated in patients with EB. As the first-ever gene therapy that uses patients’ own corrected skin cells, prademagene zamikeracel’s technology could be the catalyst for similar research in other genetic diseases, according to Jean Y. Tang, MD, PhD, professor of dermatology at Stanford University School of Medicine and a co-principal investigator of the study.
“This gene therapy skin approach shows the possibility of taking a skin biopsy from the patient, correcting the genetic problem and then putting the gene-corrected ‘stronger’ skin onto the patient to help fix their disease,” Tang told Healio. “This method could work for other genetic diseases.”
The phase 3 VIITAL study included 11 participants with recessive dystrophic EB, with 86 wounds. Researchers randomly assigned participants to either prademagene zamikeracel treatment (n = 43) or control (n = 43).
By week 24, results showed that 81% of the wounds treated with prademagene zamikeracel were at least 50% healed from baseline vs. 16% of the control wounds. At the same time point, 65% of the prademagene zamikeracel-treated wounds were also at least 75% healed compared with 7% of controls.
The improvement in pain from baseline to week 24 among participants treated with prademagene zamikeracel was nearly three times that of control participants (–3.07 vs. –0.9), according to the Wong-Baker Faces scale. All participants experienced at least one adverse event, the majority of which were mild or moderate in severity. No serious events were related to the skin graft.
Although this new technology fills huge gaps in EB care, more research is needed, particularly for pediatric patients, according to Tang and Marinkovich.
“We are all interested in seeing how [prademagene zamikeracel] affects patients’ wounds and lives in the real world,” Tang said. “The phase 3 trial only had two pediatric patients, and we are hopeful that there could be more wound healing response in younger patients. We are excited that there are new drugs to help EB patients’ skin, but the goal is to find a gene therapy that fixes all of their cells and helps heal EB patients’ eyes, throats and internal wounds.”
According to Marinkovich, treatment accessibility could pose a barrier to care.
“The hope is that it can be approved by insurance so that all patients in the United States have access to this therapy,” Marinkovich said. “Additionally, this procedure is not something that can be done in a local community hospital. There will be a handful of centers in the United States, maybe five or six, that will have experience working with EB patients. The expectation is that the patients will need to be transported to one of these centers.”
Prademagene zamikeracel offers patients the possibility of durable healing, Tang said.
“EB patients suffer tremendously … children are wrapped head to toe in bandages because their skin is so fragile like butterfly wings,” Tang told Healio. “I think most dermatologists would be glad that there is finally something for large EB wounds.”
Source: healio.com


